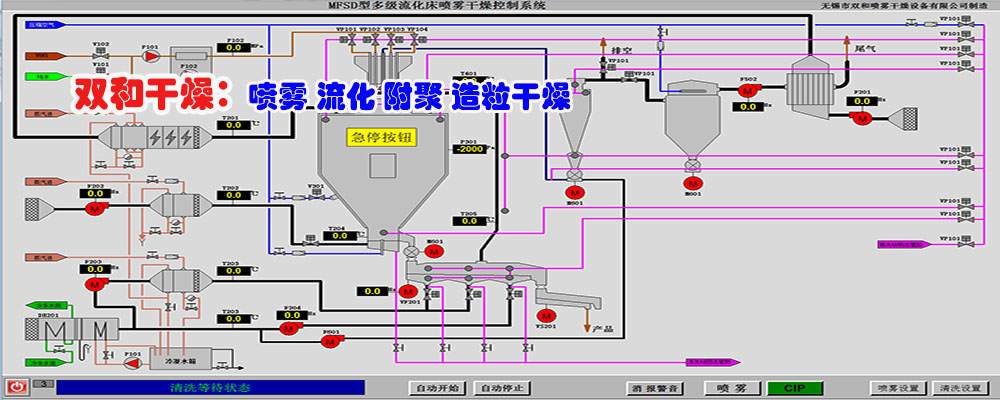
|
|
|
|
<cite id="pcvqr"><listing id="pcvqr"><dfn id="pcvqr"></dfn></listing></cite>
|
| <dl id="pcvqr"><label id="pcvqr"></label></dl>
|
<thead id="pcvqr"></thead>
|
|
| | |
|